下呼吸道感染患者肺泡灌洗液195株細菌分離及藥敏結(jié)果
下呼吸道感染是臨床較為常見的感染,病原菌種類多、耐藥性強。目前病原診斷普遍采用痰培養(yǎng),但因其易污染,痰液質(zhì)量難以保障,臨床價值有限。肺泡灌洗液與痰液相比,對下呼吸道感染診斷具有更高特異性和敏感性,同時細菌藥敏結(jié)果對臨床抗感染治療更有價值。因此,本文對2010年從251例下呼吸道感染患者肺泡灌洗液中分離到的195株細菌的藥敏結(jié)果進行回顧性分析,以期為臨床抗感染治療提供依據(jù),現(xiàn)將結(jié)果報道如下。
1資料與方法
1.1一般資料選擇本院2010年下呼吸道感染患者251例,男152例,女99例;年齡22~87歲,平均61.25歲。其中慢性阻塞性肺疾病(COPD)伴肺部感染71例,肺膿腫42例,肺部感染100例,創(chuàng)傷合并肺不張38例。入住科室以呼吸內(nèi)科、CCU、神經(jīng)內(nèi)科、ICU為主,患者予以纖維支氣管鏡肺泡灌洗治療,肺泡灌洗液送細菌培養(yǎng)及藥敏試驗。同一患者多次分離到的細菌不重復(fù)計入。
1.2方法采用Microscan Autoscan-4微生物分析儀對細菌作鑒定和藥敏試驗。藥敏試驗判斷標(biāo)準(zhǔn)、結(jié)果解釋、耐甲氧西林金黃色葡萄球菌(MRSA)、產(chǎn)超廣譜β-內(nèi)酰胺酶(ESBLs)檢測參照美國臨床實驗室標(biāo)準(zhǔn)化協(xié)會(CLSI)標(biāo)準(zhǔn)。定期用標(biāo)準(zhǔn)菌株做藥敏質(zhì)量控制。
1.3統(tǒng)計學(xué)處理采用WHONET軟件統(tǒng)計菌株數(shù)和耐藥率,用SPSS13.0統(tǒng)計軟件進行分析,計數(shù)資料采用χ2檢驗,以P<0.05為差異有統(tǒng)計學(xué)意義。
2結(jié)果
2.1細菌分布251例患者灌洗液細菌培養(yǎng)陽性率為56.2%(141/251),其中COPD伴肺部感染患者的灌洗液細菌培養(yǎng)陽性率為57.7%(41/71),肺膿腫患者為57.1%(24/42),肺部感染患者為55.0%(55/100),外傷合并肺不張患者為55.3%(21/38),各病種的病原菌陽性率比較差異無統(tǒng)計學(xué)意義(P>0.05)。共分離細菌195株,革蘭陰性菌177株(90.8%),革蘭陽性菌18株(9.2%),細菌構(gòu)成比見表1。
2.2細菌藥敏結(jié)果銅綠假單胞菌對多數(shù)藥物耐藥性較低,對阿米卡星、慶大霉素、環(huán)丙沙星、亞胺培南、頭孢他啶的耐藥率均小于20.0%。肺炎克雷伯菌、鮑曼不動桿菌僅對亞胺培南耐藥性較低,耐藥率為0.0%,對其他11種藥物的耐藥率為30.8%~94.9%。大腸埃希菌、肺炎克雷伯菌產(chǎn)ESBLs株分別為10株、25株,陽性率為62.5%、64.1%,金黃色葡萄球菌中檢出MRSA 6株,檢出率為60.0%。主要細菌對抗菌藥物的耐藥率,見表2。
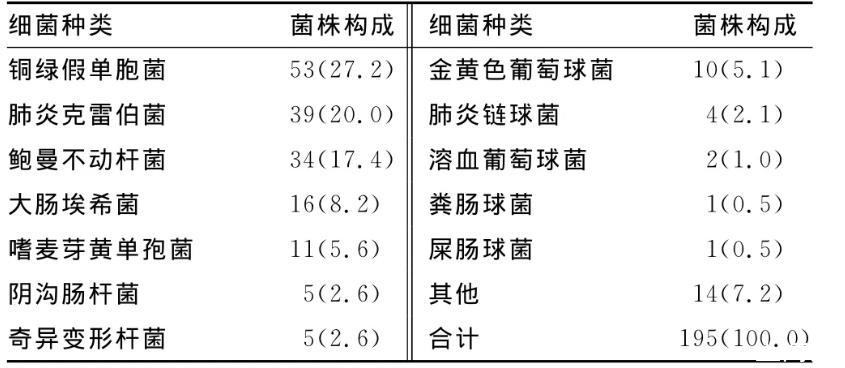
表1 195株病原菌的構(gòu)成比[株(%)]

表2主要細菌藥敏試驗結(jié)果
3討論
近年來,不同疾病合并下呼吸道感染患者逐漸增多,這些患者往往由于血-支氣管肺屏障、組織包裹和膿液理化性質(zhì)等因素,以及大量黏液分泌物或痰栓、血痂堵塞氣道,而又無力排痰,甚至由于抗菌藥物耐藥問題,發(fā)生經(jīng)驗性治療效果不佳,感染難以控制,病情加重,導(dǎo)致呼吸衰竭甚至危及生命。因此保持氣道通暢、清除氣道黏液分泌物、痰栓和血痂等氣道阻塞物,改善通氣和換氣功能、快速確定病原菌并進行相應(yīng)抗感染治療顯得尤為重要。臨床常用的痰標(biāo)本易受到口咽部寄居菌污染,或某些特殊病原菌很少隨痰咯出,故咯痰標(biāo)本檢查的診斷價值相對較低。而應(yīng)用纖維支氣管鏡和肺泡灌洗檢查對于COPD伴肺部感染、肺膿腫、肺部感染、創(chuàng)傷合并肺不張等疾病的治療,不僅能獲得準(zhǔn)確的病原,為臨床選擇敏感抗菌藥物提供依據(jù),同時灌洗液的稀釋作用有利于濃厚分泌物的排出,在引流通暢的情況下還能更好發(fā)揮藥物的效果,是一種安全有效的治療方法。本組患者肺泡灌洗液細菌培養(yǎng)陽性率為56.2%,提示下呼吸道可能還存在病毒、真菌和支原體感染,有待于進一步的研究。分離菌以革蘭陰性菌為主,與全國細菌耐藥性監(jiān)測網(wǎng)(Mohnarin)報道相符;主要細菌為銅綠假單胞菌、肺炎克雷伯菌、鮑曼不動桿菌,與Mohnarin報道略有差異。
藥敏結(jié)果顯示,前3位細菌中,銅綠假單胞菌對抗菌藥物保持較高的敏感性。銅綠假單胞菌對左氧氟沙星耐藥率最高(30.2%),對其他抗菌藥物的耐藥率為1.9%~20.8%。值得關(guān)注的是,該菌對亞胺培南的耐藥率為15.1%,明顯高于肺炎克雷伯菌、鮑曼不動桿菌。該菌對亞胺培南耐藥的機制包括外膜孔蛋白OprD2缺乏或缺失,金屬β-內(nèi)酰胺酶產(chǎn)生,MexABOprM主動外排泵系統(tǒng)高度表達、生物被膜形成以及AmpC酶超水平表達等。肺炎克雷伯菌、鮑曼不動桿菌對抗菌藥物具有高耐藥性、多藥耐藥性的特點。除了對亞胺培南耐藥率為0外,對其他抗菌藥物的耐藥率,肺炎克雷伯菌為43.6%~94.9%,鮑曼不動桿菌為58.8%~91.2%,耐藥形勢不容樂觀。肺炎克雷伯菌的主要耐藥機制是產(chǎn)生ESBLs,導(dǎo)致細菌對β-內(nèi)酰胺類抗菌藥物耐藥。產(chǎn)ESBLs菌在攜帶ESBLs質(zhì)粒的同時,可攜帶耐喹諾酮類、氨基糖苷類等多種耐藥基因,導(dǎo)致肺炎克雷伯菌產(chǎn)ESBLs株表現(xiàn)出多重耐藥性。本組患者肺炎克雷伯菌ESBLs陽性率為64.1%,明顯高于國內(nèi)水平。鮑曼不動桿菌對多種抗菌藥物耐藥,與其復(fù)雜的耐藥機制有關(guān),如染色體基因突變,外膜孔蛋白改變,藥物主動外排系統(tǒng)和產(chǎn)生滅活酶等。本組患者MRSA的檢出率為60.0%,應(yīng)引起臨床重視。141例灌洗液培養(yǎng)陽性患者中,患者所患疾病雖有不同,但感染病原菌的耐藥性無明顯差異。COPD伴肺部感染、肺膿腫、肺部感染、創(chuàng)傷合并肺不張患者的病原菌均對亞胺培南的耐藥率最低。
綜上分析,由于不同細菌對抗菌藥物的耐藥機制和耐藥性各不相同,因此臨床用藥需結(jié)合藥敏結(jié)果,避免抗菌藥物使用不當(dāng)而誘導(dǎo)產(chǎn)生多重耐藥菌株。
相關(guān)新聞推薦
2、不同磁化水處理對有益微生物(苜蓿根瘤菌)生長及功能的影響——結(jié)果與分析
